病例資料
患者,女性,24歲。因“頭痛伴發熱1周”于2011年9月7日收入院。
現病史:患者于1周前出現頭痛,以頭頂及后枕部脹痛為主,伴有發熱,體溫最高達39℃,癥狀逐漸加重。2天前出現嘔吐,無意識不清、肢體麻木無力、言語不清等癥狀,當地醫院給予口服抗生素治療,效果不明顯。
北京醫院門診行頭顱MRI顯示右側基底節及丘腦占位,為混合密度異常信號,強化為右側基底節及丘腦環形強化灶。行腰穿,查腦脊液無色透明,壓力240mmH2O,WBC 14/mm3,單核占95%,細菌、真菌涂片(?),給予甘露醇治療未見好轉,為進一步診治收入院。
既往史:兒時患有百日咳,反復中耳炎。否認結核、肝炎、瘧疾病史。否認糖尿病病史。否認手術、外傷及輸血史,對頭孢類藥物過敏。美羅培南、頭孢曲松皮試陽性。
個人史:否認疫區疫水接觸史,否認毒物接觸史,否認吸煙、飲酒史。
婚育史:適齡結婚,育有1子,愛人及兒子體健。
家族史:否認家族遺傳性及傳染性疾病史。
入院查體:神志清楚,言語流利。定向力、記憶力、計算力正常。雙側瞳孔等大等圓,對光反射靈敏,雙眼各向活動自如,無眼震及復視,左側鼻唇溝淺,伸舌不偏。四肢肌力5級,肌張力正常,雙側腱反射對稱活躍,雙側病理征(±)。深淺感覺正常。雙側跟膝脛試驗穩準。頸抵抗3橫指,Kernig征(?),Brudzinski征(?)。
輔助檢查:
2011年9月6日頭顱平掃及增強MRI:右側基底節及丘腦異常信號影,T1WI為混雜低信號,T2WI為混雜高信號,周圍可見斑片狀水腫帶,DWI上病灶中心呈明顯高信號,中線結構向左移位。增強掃描,右側丘腦病灶呈環形強化灶(圖3-1)。
2011年9月6日腰穿:腦脊液(CSF)無色透明,壓力240mmH2O,WBC 14/mm3,單核95%,生化正常,細菌及真菌涂片(?)。
入院診斷:顱內占位病變,腦膿腫可能性大
入院后診治:血常規、生化及血沉均正常。
尿常規:白細胞2344.2μl,上皮細胞90.8μl,病理管型3.26μl,蛋白質微量,可見滴蟲。乙肝五項、便常規及感染三項均正常。
頭顱CT平掃:右側丘腦見一類圓形低密度,最大截面約4.5cm ×3.8cm,內部可見斑片狀更低密度影,邊界不清,外側可見小片狀水腫帶,占位效應明顯,右側基底節、大腦腳受壓移位,右側側腦室受壓變形,中線左移。右側基底節區及丘腦異常密度,中線移位,壓迫第三腦室。
入院后給予頭孢哌酮鈉舒巴坦鈉6g,每12小時1次,甲硝唑915mg 3次/天,甘露醇250ml每6小時1次治療。
蔣景文教授初次查房(2011年9月9日)
查體:神清、語利,定向力、記憶力正常。雙側瞳孔等大等圓,對光反射靈敏,雙眼各向活動自如,無眼震及復視,左側鼻唇溝淺,伸舌居中。左側肢體肌力5-級,右側肢體肌力5級,左側腱反射較右側活躍,雙側病理征(±)。感覺及共濟未見異常。頸抵抗3橫指,Kernig征(?),Brudzinski征(?)。
根據病史、查體及輔助檢查:考慮腦膿腫可能性大,但不能完全除外腦腫瘤等其他占位性疾病。目前病情重,頭顱CT可見右側基底節區及丘腦占位病變,中線移位,壓迫第三腦室,如果繼續發展可能會導致腦疝危及生命。
頭孢哌酮鈉舒巴坦鈉通過血腦屏障效果較差,可停用。目前雖無明確的血培養及相關細菌培養結果,但根據病情,建議試用通過血腦屏障好的抗生素,美羅培南(美平)雖皮試陽性,但既往經驗該藥免皮試,可經家屬同意后試驗性應用美羅培南治療。必要時需神經外科進行引流等治療。
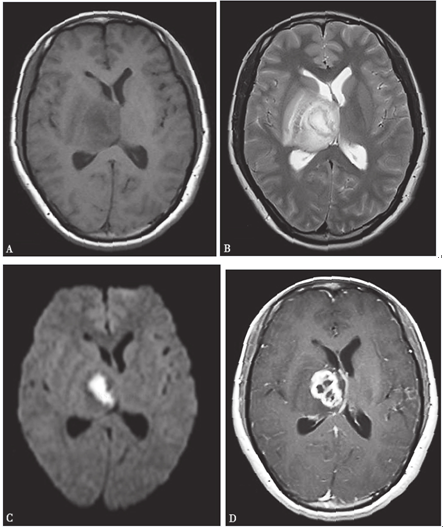
圖3-1 2011年9月6日頭顱MRI:右側基底節及丘腦異常信號,其中(A)T1WI呈混雜低信號、(B)T2WI呈混雜高信號、(C)DWI上病灶中心呈明顯高信號,周圍可見斑片狀水腫帶,中線結構向左移位;(D)增強掃描右側丘腦病灶呈明顯環形強化
進一步診治
結合蔣景文教授意見及神經外科會診意見,2011年9月9日開始予以美羅培南1g 8小時1次,萬古霉素0.5g 8小時1次及甲硝唑治療。后體溫波動于36~37.6℃,頭痛略有好轉。
9月12日出現幻覺,復查頭顱CT:右側丘腦低密度占位,密度較前稍減輕,低密度區范圍較前稍大,最大截面5.5cm ×4.5cm,內部密度欠均勻,邊界不清,鄰近腦室受壓變形,腦池腦溝受壓變窄,大腦腳受壓移位,中線向左移。9月13日查體出現言語欠清,左側病理征陽性,雙側Kernig征(+)。
9月16日晚間出現明顯發熱,體溫38.1℃,頭痛、腰痛、嘔吐,至9月21日,體溫波動于36.5~38.5℃。
9月17日再次復查頭顱CT示右側丘腦一類圓形異常密度影,最大截面約4.7cm × 4.2cm,密度欠均勻,周邊密度較高,中央密度低,水腫范圍較前有所減小。腰椎CT示:未見硬膜外膿腫。
2011年9月19日患者體征加重,出現雙眼不同軸,右眼外展受限,右眼底血管充血,右側視乳頭輕度模糊,頸強4橫指。血常規可見白細胞呈升高趨勢(WBC 13.44×109/L,NEUT%83.5%)。
9月20日復查腰穿,CSF無色混濁,壓力300mmH2O,WBC 1280/mm3,單核87%,RBC 0/mm3,Pandy試驗(++),蛋白957mg/L(150~450mg/L),氯112.3mmol/L(120~132mmol/L),葡萄糖0.9mmol/L(2.5~4.5mmol/L),腺苷脫氨酶(ADA)(?),細菌真菌涂片(?),新型隱球(?),抗酸桿菌(?),細菌、真菌培養(?)。
病理:較多淋巴細胞及少量漿細胞和中性粒細胞,PAS(?),TB(?)。9月21日復查頭顱平掃及增強MRI可見右側丘腦及基底節區腦膿腫,較前略減小,占位效應較前有所減輕,腦膜改變,考慮腦膜炎,為新出現(圖3-2)。提交
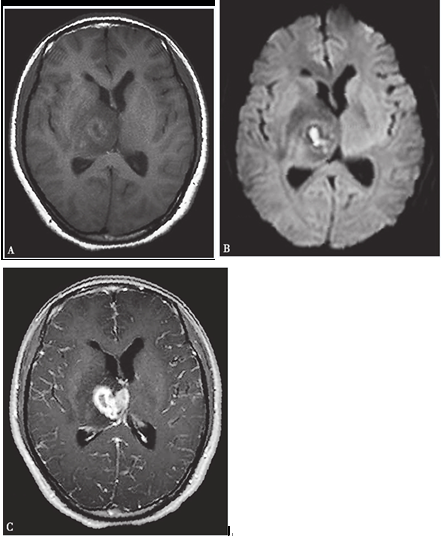
圖3-2 2011年9月21日頭顱MRI:(A)T1WI和(B)DWI可見右側丘腦及基底節區腦膿腫,較前略減小,占位效應較前有所減輕;(C)增強掃描示腦膜有強化,考慮腦膜炎
蔣景文教授再次查房(2011年9月23日)
經美羅培南、萬古霉素及甲硝唑治療10余天,患者癥狀加重,腰穿發現壓力增高,白細胞數明顯增加,蛋白升高,葡萄糖明顯降低,考慮合并化膿性腦膜炎。結合9月21日頭顱MRI所見右側丘腦及基底節區腦膿腫較前略減小,膿腫壁靠近腦室,腦膜有改變,考慮炎性滲出物刺激所致腦膜炎。
外科會診認為不適合外科干預治療,同意將抗生素改為利奈唑胺及注射用哌拉西林鈉舒巴坦鈉治療,甲硝唑根據情況應用。如果效果不佳,可應用磺胺類藥物治療。
進一步診治
2011年9月22日停用萬古霉素及美羅培南,加用利奈唑胺600mg 12小時1次、注射用哌拉西林鈉舒巴坦鈉3.75g 8小時1次治療。患者病情逐漸好轉,神經系統陽性體征逐漸消失。
2011年10月24日神經系統查體未見異常,當天復查腰穿:CSF無色透明,壓力150mmH2O,WBC 7/mm3,RBC 15/mm3,生化正常,涂片細菌、真菌(?)。停用利奈唑胺。復查血常規恢復正常。10月25日復查頭顱平掃及增強MRI:病灶縮小至大小約1.0cm ×0.5cm,水腫及占位效應明顯減輕,中線結構居中,腦室系統恢復正常(圖3-3)。
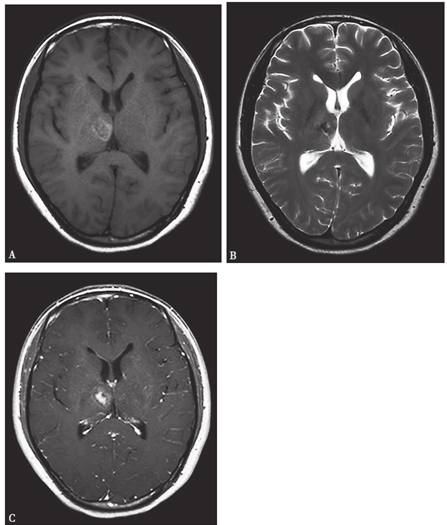
圖3-3 2011年10月25日頭顱MRI:病灶明顯縮小,水腫及占位效應明顯減輕。病變在(A)T1WI上可見環形稍高信號,(B)T2WI上中心見低信號影,提示少量出血伴周圍膠質增生。(C)增強掃描病灶仍有少許斑片狀強化。中線結構居中,腦室系統恢復正常
2011年10月26日患者帶藥出院,繼續口服頭孢丙烯治療。
隨訪
2011年11月11日(出院半個月)門診復查,神經系統無陽性體征,頭顱MRI病灶消失,大致正常(圖3-4)。提交
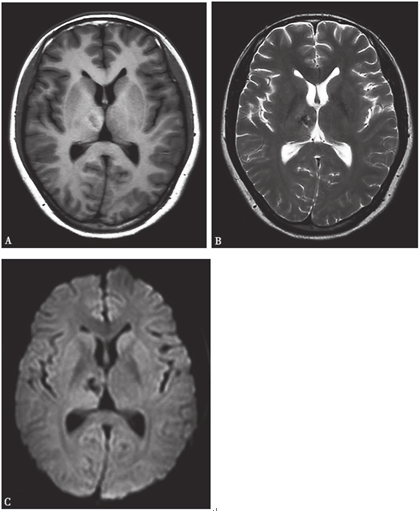
圖3-4 2011年11月11日頭顱MRI:病灶進一步縮小,占位征象消失。(A)T1WI上呈環形稍高信號,提示周圍膠質增生;(B)T2WI及(C)DWI上病灶呈低信號,提示病變區陳舊出血
討論
腦膿腫是指化膿性病原微生物侵入腦組織,引起局灶性化膿性炎癥和形成膿腔。常見于青少年,男性多見,人群發病率約為0.4/10萬人。主要臨床表現有頭痛、發熱、惡心、嘔吐、不同程度神經系統功能缺失如輕偏癱、偏盲、感覺障礙等。病灶以位于額葉、頂葉、顳葉多見,可單發或多發。本例患者為健康的年輕女性,發病的部位為右側丘腦,發病初期僅有頭痛,有過短暫高熱,發病年齡、部位及癥狀均不夠典型,較易誤診。
腦膿腫診斷需滿足以下條件:①膿液或腦脊液培養可見病原微生物陽性;②CT檢查可見特征性腦膿腫表現;③典型臨床表現包括頭痛、發熱、局灶性神經系統體征或意識障礙;④抗生素治療后CT上的異常表現消失是確診的依據。
腦膿腫的病原體有細菌、真菌、原蟲等。常見細菌有鏈球菌、葡萄球菌、變形桿菌、厭氧菌等。常見感染途徑包括耳源性、鼻源性、血源性、創傷性及隱源性。近年來隨著廣譜抗生素的應用,隱源性和血源性腦膿腫的發病率呈上升趨勢。
存在慢性消耗性疾病、惡性腫瘤、長期應用免疫抑制藥物的患者,易發生真菌性腦膿腫。HIV感染者腦膿腫的發病率約為3.2%,顯著高于普通人群。
本例患者有中耳炎的病史,但一般耳源性腦膿腫常見于顳葉,丘腦較為少見。丘腦膿腫為深部腦膿腫,Ya-Ting Chang等分析了8例深部細菌性腦膿腫,發現所有患者均無明確慢性口腔、鼻腔感染,治療初期亦無泌尿道及呼吸道感染,但7例存在社區獲得性感染。
治療中有5例出現腦積水,2例腦脊液培養發現肺炎克雷伯桿菌,其他有鏈球菌屬、葡萄球菌屬,雖然僅1例血培養陽性,但仍考慮其他膿腫可能與血源性感染相關,8例中病灶部位以左側基底節多見。在病情進展相關因素中,糖尿病是危險因素。本例患者雖有中耳炎病史,但無急性發作,無論在治療前還是在治療中病情加重時,血液和腦脊液均沒有病原學發現,考慮隱源性感染的可能,亦不除外血源性感染。
腦膿腫的形成一般分為3個階段,包括急性化膿性腦炎期、化膿期、包膜形成期,影像學上不同階段有不同表現。急性腦炎期,CT為低密度炎癥水腫病灶,界限不清、形態不規則,增強后可見有斑點狀或腦回樣增強;MRI為T1WI上低信號、T2WI上高信號區,可有占位效應及增強掃描呈片狀強化。
化膿期CT為低密度區,形態不規則,密度不均勻,無環狀影,病灶周圍水腫明顯,可引起中線移位,增強后呈不規則環形增強影;MRI則在T1WI上低信號、T2WI上高信號,增強后呈不規則強化。
包膜形成期CT可見病灶中心為均勻低密度區,周圍環形高密度影,增強后呈明顯均勻環形強化;MRI顯示包膜在T1WI為等信號或略高信號,T2WI上呈高信號,增強后呈均勻環形強化。破入腦室的腦膿腫,通常在CT或MRI上可發現腦室旁膿腫壁較薄,以及腦室壁局部強化。
本例患者從發病到頭顱MRI檢查僅1周時間,核磁表現為右側基底節及丘腦占位,為混合密度異常信號,且丘腦有環形強化灶。
目前腦膿腫的治療仍存在爭議。主要有藥物治療及外科干預治療,后者又包括立體定向膿腫穿刺抽吸術、手術切除病灶等。
藥物治療原則應選擇對病原菌有效而又能很好地透過血腦屏障的抗菌藥物,主要選擇分子量小、親脂性、蛋白結合度低、離子化低的藥物。這類抗菌藥物目前有甲硝唑、氯霉素、磺胺類、頭孢噻肟、頭孢曲松、美羅培南、頭孢吡肟及莫西沙星等。
有些藥物如青霉素類、萬古霉素、哌拉西林鈉舒巴坦鈉等雖然不能很好地通過血腦屏障,但在腦膜炎癥情況下可部分通過血腦屏障,因此用藥劑量要稍大些。目前微生物檢測通常采用腦脊液、血或膿液涂片及培養,但陽性率低,可能與應用抗生素、培養方式、厭氧菌感染、培養物的取材及部位等相關。
在病原菌檢查結果未知或檢查結果陰性時,可根據腦膿腫的發病原因、發病機制、病變部位、病原菌出現概率推測可能的致病菌,并予以經驗性用藥。通常采用易透過血腦屏障的第三代頭孢菌素或碳青霉烯類+萬古霉素+甲硝唑或其他抗厭氧菌藥物。
本例患者應用美羅培南+萬古霉素+甲硝唑治療10余天,癥狀加重,但影像學見病灶縮小,提示治療有效。癥狀加重的原因考慮為膿腫壁靠近腦室,治療后壁變薄,膿腫炎性滲出,刺激所致腦膜炎。
用藥2周后換用抗生素時,考慮到利奈唑胺為唑烷酮類抗生素,對甲氧西林敏感或耐藥葡萄球菌、萬古霉素敏感或耐藥腸球菌、青霉素敏感或耐藥肺炎鏈球菌均顯示了良好的抗菌作用,對厭氧菌亦具抗菌活性,并可透過血腦屏障,即換用利奈唑胺和哌拉西林鈉舒巴坦鈉治療,癥狀逐漸好轉,并持續應用4周,腦脊液結果均正常,影像學檢查病灶明顯減小,即改為口服藥物治療。
關于抗生素使用持續時間目前說法不一,Tunkel等建議大劑量靜脈應用抗生素6~8周繼之口服抗生素2~3個月。英國指南則推薦如果已行手術切除或抽吸治療,至少需應用抗生素4~6周,若保守治療則需6~8周,另外還需結合患者癥狀改善情況及MRI/CT病灶變化情況而定。
腦膿腫早期以抗生素治療為主,但當囊壁形成后,可采用手術切除,因此外科治療目前仍是重要手段之一。國內學者于新等提出腦膿腫的腦炎期或膿腫形成早期,或腦膿腫直徑小于2cm者,可選用易透過血腦屏障的強力殺菌類藥物如三代頭孢菌素保守治療,治療過程中應嚴密觀察病情變化及影像學復查結果,如治療期間膿腫有擴大趨勢時應轉為外科治療,抗生素治療應持續6周。
立體定向腦膿腫穿刺或引流術為腦膿腫形成后的首選治療,適合于兒童或成人、多房或多發性腦膿腫患者,對于膿腫腔體積大于10ml或膿液黏稠不易抽除完全者應置管引流,每日抗生素鹽水沖洗直至清亮后拔管,同時全身應用抗生素治療4周。
腦干膿腫則首選立體定向膿腫抽吸,以上治療失敗后再選擇微創顯微外科手術切除病變。本例患者屬于深部腦膿腫,手術切除對腦組織損傷大,可能導致不可逆性神經功能損害,而穿刺抽吸亦可能導致膿腫播散。
影響腦膿腫預后的因素,主要有就診時的意識狀態、診斷延遲、精神狀態劇烈變化、迅速進展的神經功能缺損、膿腫破裂入腦室、伴有嚴重敗血癥、腦膜炎、多發腦膿腫、葡萄球菌感染及并發癥等,死亡率為高達17%。因此早診斷,早治療,選擇合適的治療方案,才有助于控制病情進展,達到治愈的目的。