患者男,14歲,1個月前無明顯誘因出現煩渴、多飲、多尿,尿量與飲水量大致相當,尿色清亮。在當地醫院檢查尿比重1.005,余(-);禁水-加壓試驗:禁水8 h尿量110~330 ml/h,尿比重1.003~1.006,予5 U垂體后葉素后尿量減少至15~60 ml/h,尿比重1.010~1.018;考慮為中樞性尿崩癥收入北京協和醫院。
入院后完善相關檢查:內分泌方面:生長激素(GH)、胰島素樣生長因子1(IGF1)、促卵泡激素(FSH)、促黃體生成素(LH)、促腎上腺皮質激素(ACTH)、血總皮質醇(F)、24 h尿游離皮質醇(UFC)、促甲狀腺激素(TSH)、游離三碘甲狀腺原氨酸(FT3)及游離甲狀腺素(FT4)水平均正常,血泌乳素(PRL) 18.14 μg/L↑(2.64~13.13);血甲胎蛋白(AFP)、癌胚抗原(CEA)及β-絨毛膜促性腺激素(β-HCG)水平均正常;血血管緊張素轉化酶(ACE)水平正常;腦脊髓液常規、生化均(-)。
影像學方面:垂體平掃+增強MRI提示垂體柄增粗,均勻明顯強化,垂體后葉T1高信號消失(圖1);胸高分辨CT+增強提示右肺下葉小結節;甲狀腺超聲提示甲狀腺彌漫性病變;全身骨顯像未見異常。初步診斷:鞍區生殖細胞瘤。計劃行活體組織檢查明確診斷。
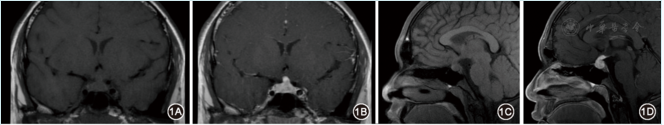
圖1.LCH患者的垂體增強MRI檢查。1A,B:冠狀位可見垂體柄增粗,均勻明顯強化;1C,D:矢狀位可見垂體后葉T1高信號消失
經鼻蝶竇入路行鞍區探查術,術中在鞍內可見質韌、灰白色的腫瘤組織,血供不豐富;組織采取鉗留取腫瘤標本組織做冰凍病理學檢查,活體組織病理學報告:少許腫瘤組織伴大量嗜酸細胞浸潤,不除外郎格漢斯組織細胞增多癥";石蠟病理學報告:病變符合郎格漢斯組織細胞增多癥" (圖2),免疫組化AE1/AE3(+),CD1a(+),Langerin(+),CD34(+),CD68(+),CgA(+),EMA(-),Ki-67(index 1%),OCT3/4(-),S-100(+),SALL-4(-),Vimentin(+),GFAP(-),Calretinin(-),WT-1(-)。確切診斷:郎格漢斯組織細胞增多癥(LCH)。
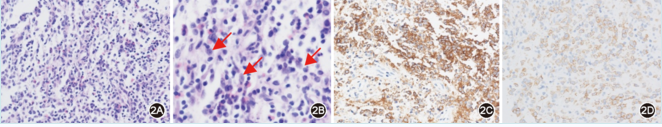
圖2.組織病理學結果。2A:HE染色×400;2B:HE染色×1 000,可見核溝(箭頭示);2C:可見彌漫CD1a(+)細胞,CD1a免疫組化×400;2D:可見散在Langerin(+)細胞,Langerin免疫組化×400
討論
LCH是一種罕見疾病,可累及多臟器,其中以骨骼、皮膚、下丘腦-垂體最為常見。LCH累及下丘腦-垂體時,取決于具體受累部位不同,可表現為中樞性尿崩癥、垂體前葉功能減退、視野缺損等。本例患者直接以中樞性尿崩癥起病。孤立性累及下丘腦-垂體的LCH非常少見。Prosch等回顧了54例以中樞性尿崩癥起病的LCH,其中18%在就診時即已查出下丘腦-垂體外病變,另外51%在初次就診1年內出現下丘腦-垂體外病變;最終僅9%單純累及下丘腦-垂體,其余91%均出現下丘腦-垂體外病變。可見,對于以中樞性尿崩癥起病、擬診LCH的患者,尋找支持LCH診斷的顱外病變證據非常重要。
影像學上,累及下丘腦-垂體的LCH最常累及垂體柄,表現為垂體柄增粗,MRI上呈現T1序列低-等信號、T2序列等-高信號,均勻強化。Leger等隨訪了26例表現為垂體柄增粗及中樞性尿崩癥的兒童患者,其中5例最終診斷為LCH,4例診斷為生殖細胞瘤,17例診斷為特發性中樞性尿崩癥;表明中樞性尿崩癥、垂體柄增粗不是LCH的特異表現。現就2個發病率較高的且容易與LCH相混淆的疾病鑒別診斷簡要討論如下:生殖細胞腫瘤(GCT)。其中又可細分為生殖細胞瘤及非生殖細胞來源的生殖細胞腫瘤(NGGCT)。好發于兒童及青少年,最常見于松果體區及鞍上區。其影像學多表現為T1序列低-中信號、T2序列中-高信號,均勻強化,與LCH難以鑒別。但由于GCT容易沿腦脊液播散,腦脊液細胞學查得瘤細胞及脊髓MRI檢查發現柔腦脊膜播散更支持GCT的診斷。另一方面,血清及腦脊液中β-HCG、AFP水平升高更支持GCT尤其是NGGCT的診斷。然而,β-HCG、AFP作為腫瘤標志物既不靈敏也不特異。如絕大多數生殖細胞瘤并不伴有血清、腦脊液β-HCG、AFP的升高;并且血清、腦脊髓液β-HCG、AFP水平升高也并不特異。淋巴細胞性漏斗神經垂體炎(LINH)。即淋巴細胞性垂體炎累及神經垂體的亞型。常見于女性尤其是妊娠后期或產后的年輕女性。影像學為T1等信號、T2中-高信號,均勻強化,與LCH難以鑒別。是孤立性LINH少見,常可合并腺垂體受累或其他自身免疫性疾病,且LINH存在自限性,常自行緩解,可資鑒別。
曾有觀點認為垂體柄增粗結合支持LCH的顱外病變可臨床診斷為LCH;但Prosch等報道1例表現為垂體柄增粗、頸椎椎體病變的患者,按LCH試驗性化療后病灶增大,最終經手術活檢確認為生殖細胞瘤;表明LCH的臨床診斷仍然不特異,僅病理學診斷具有確診意義。然而考慮到垂體柄活檢本身存在風險,需在獲益-風險間作一權衡。Robison等研究表明,伴有中樞性尿崩癥、垂體前葉功能減退或隨訪提示垂體柄進行性增大的患者更可能為腫瘤性疾病,這些患者可能更需要積極做活體組織檢查。